



胃がんの発生リスクにはいくつかの要因が関係しています。
まず、ピロリ菌感染が主要なリスク要因とされており、胃の粘膜にピロリ菌が長期間感染していると、慢性的な炎症が起きやすくなり、最終的に胃がんに発展する可能性が高まります。
また、胃がんは一般的に年齢が上がると胃がんリスクが増加し、特に40歳以上の方が発症しやすい傾向があります。
喫煙もまた胃がんリスクを高める因子であり、タバコに含まれる有害物質が胃の粘膜を傷つけ、がんの発生に関与するとされています。
さらに、塩分の多い食品や加工食品、燻製食品などを日常的に摂取する食生活もリスク要因として挙げられます。こうした食生活が長期にわたると、胃の粘膜が慢性的に刺激を受け、胃がんが発生しやすくなると考えられています。
また、家族に胃がんの病歴がある場合、遺伝的な影響もありリスクが高くなることが知られています。
これらの要因に加えて、肥満や慢性的な胃炎も、胃がんの発生リスクに影響を与えるため注意が必要です。
胃がんの症状は、早期にはほとんど現れないか軽度であると言われています。そのため、胃がんの早期発見が難しいと言われています。そのため、症状が出る前に定期的な胃カメラ検査を実施することが重要となります。
胃がんが進行してしまうと、食欲が落ち、食べ物が思うように食べられなくなることがあります。また、腹痛や胃の不快感も現れることがあり、食後に胃が痛む、圧迫感や膨満感を感じるなどの症状が現れることが多いです。
さらに、がんの影響で栄養の吸収が妨げられるため、体重が急激に減少することもあります。この体重減少は、食事量が減ることに加え、胃がんによるエネルギーの消耗も関係しています。
他にも胃がんが進行すると吐き気や嘔吐が頻繁に現れることや、胃から出血が起きると便が黒くなる(タール便)こともあり、血便や黒い便が生じる場合もございます。
胃がんの症状は他の胃腸の病気と共通している場合が多いため、少しでも気になる症状がある場合には、医師の診断を早めに受けることが推奨されています。
胃がんの発生にはいくつかの原因が関与しており、さまざまなリスク因子が組み合わさって胃がん発生の確率を高めると考えられています。
特に、ピロリ菌感染が胃がんの原因として重要視されています。ピロリ菌は胃の粘膜に慢性的な炎症を引き起こし、長期にわたる感染は、萎縮性胃炎や腸上皮化生(粘膜の異常な変化)を経て、胃がんの発生に至ることがあります。
また、生活習慣も原因の一つです。高塩分の食品や脂肪分の多い食事、アルコールの過剰摂取、喫煙などは胃の粘膜に負担をかけ、胃がんのリスクを高める要因となります。
遺伝的な要因もあり、家族に胃がんの病歴がある場合、遺伝によって胃がんの発生リスクが高くなることがわかっています。
また、野菜や果物の摂取量が少ないと抗酸化物質の摂取が減少し、胃の粘膜を酸化ストレスから保護する作用が弱まる可能性があります。
胃がんの発生リスクを下げるためには、上記のような要因に対する予防と生活習慣の見直しが大切となります。
ピロリ菌感染は、胃がんのリスクを大きく高める要因として広く認識されています。ピロリ菌(ヘリコバクター・ピロリ)は胃の粘膜に感染し、慢性的な炎症を引き起こすことで胃がんの発生に関与しています。
ピロリ菌は胃の内壁にある粘膜に感染すると、炎症を引き起こし、長期間にわたって胃の粘膜にダメージを与えます。これにより、胃の粘膜が徐々に破壊され、慢性胃炎や萎縮性胃炎と呼ばれる状態に進行することがあります。
萎縮性胃炎がさらに進むと、胃の粘膜に異常な細胞が発生し、腸上皮化生という現象が起こります。これは、胃の粘膜が腸の細胞に似た形態へと変化する状態であり、胃がんの前段階と考えられています。
ピロリ菌感染が引き起こすこれらの変化は、長期間にわたることが多く、感染から数十年後に胃がんが発生する場合もあります。実際、ピロリ菌に感染している人の方が非感染者と比較して胃がんのリスクが数倍から10倍以上高まるという報告もされています。
ピロリ菌の感染経路は、幼少期の家庭内感染が主な原因と考えられており、特に家族にピロリ菌感染者がいると感染率が高くなることが分かっています。また、発展途上国や衛生環境が整っていない地域では、感染率が高い傾向にあります。
ピロリ菌感染者全員が胃がんになるわけではありませんが、感染が長期化するとリスクが高まるため、感染している場合は早期に除菌治療を行うことが推奨されます。
除菌治療では、通常、抗生物質と胃酸の分泌を抑える薬を服用してピロリ菌を除去します。除菌治療によって、胃がんの発生リスクが減少することが証明されており、特に若い年齢での除菌が推奨されています。
除菌治療を行うことで、ピロリ菌による胃のダメージを最小限に抑え、胃がんの予防効果を期待することが可能となります。
ピロリ菌を除菌しても、長年にわたり胃に炎症が続いた場合、胃粘膜が萎縮しがん化のリスクが残ることもあります。そのため、除菌後も胃がんのリスクが完全にゼロになるわけではないため、胃がん予防のために定期的な内視鏡検査(胃カメラ検査)が重要となります。
特にピロリ菌感染歴があり、慢性胃炎や腸上皮化生の診断を受けたことがある場合は、胃がんの早期発見のために定期的に内視鏡検査(胃カメラ検査)を行うことが推奨されます。
胃がんの診断で最も一般的な検査は上部消化管内視鏡検査(胃カメラ検査)であり、食道、胃、十二指腸を直接観察することができる検査となります。
胃カメラを使って食道、胃、十二指腸を確認し、必要に応じて組織を採取する(生検)ことで、病理診断が可能となります。これにより、胃がんの有無を正確に診断することができます。
【胃カメラ検査とは】
当院では、患者さんの負担を軽減するため、さまざまな工夫を行っています。
①経験豊富な医師による胃カメラ検査
当院では年間2,000件以上の胃カメラ検査を実施しております。患者様に安心して胃カメラ検査を受けて頂けるようにひとり一人に最適な検査を実施させていただきます。
②吐き気の少ない検査
風邪をひいたときの診察で、舌の奥をヘラみたいなもので押されて「オエッ」となりそうな経験をしたことがあると思います。これを咽頭反射(いんとうはんしゃ)といいますが、口から内視鏡を入れる場合は、多少なりともこうした咽頭反射が起こります。
ところが、鼻から入れる場合は内視鏡が舌の根元に触れないので、ほとんど吐き気をもよおすことなく検査を受けることができます。
③負担を抑えた短時間の胃カメラ検査
胃カメラ検査自体の時間は5〜10分程度で終了します。検査後の休憩時間を含めても、40分~1時間ほどで終了となります。
④経鼻内視鏡検査
当院では鼻からの胃カメラ検査を実施しております。鼻から内視鏡を挿入することで嘔吐反射が少なく、楽に検査を受けていただけます
➄細いカメラの使用
鼻から行うカメラのスコープは極細径スコープで、太さはわずか5.0-6.0mmで、今までの口から行う内視鏡スコープのおよそ半分の先端径による『経鼻内視鏡』です。更に鼻の中の屈曲に適したしなやかさがあり、無理なく検査を行うことができます。
また、鼻からの挿入が困難で、口からの検査に変更した場合でも、従来の胃カメラより細いため、検査による苦痛がかなり軽減されます。
⑥検査中に会話ができる胃カメラ検査
口から内視鏡を入れると、口がふさがってしまうために検査中は話ができません。
しかし、鼻から入れる場合は口を自由に動かせますので、検査をしている医師と「痛くありませんか?」「はい、大丈夫です」というような会話ができます。
気になったことをその場で確認できるので、安心して検査を受けられます。
➆身体にやさしい検査
鼻からの内視鏡では、薬を鼻腔(びくう)へスプレーをして鼻を通りやすくし、また局部麻酔を行いますが、鼻の中に注射するようなことはありません。
麻酔に用いる薬が少量であるため、体への負担も少なく、検査終了後30-60分で水を飲んだり食事をしたり、車を運転することもできます。
⑧眠ってできる胃カメラ検査
胃カメラ検査中の不快感を軽減するために、鎮静剤の使用が可能となります。意識がぼんやりとした状態で検査を受けることができるため、リラックスして検査を受けられます。ご希望の方はお気軽にご相談ください。
①検査前の問診:症状や既往歴、現在服用中のお薬について確認いたします。
②鎮静剤の選択:希望に応じて鎮静剤の使用が可能です。
③検査の実施:経鼻または経口で内視鏡を挿入し、胃や食道、十二指腸の粘膜を観察します。
④検査後の説明:検査結果について医師から説明いたします。また、必要に応じて治療方針についてもご相談いただけます。
御帰宅:検査後の休憩時間を経て、問題なければお帰りいただけます。
当院では、経験豊富な医師による胃がんに関するご相談を実施しております。ホームページまたはお電話にて診察のご予約が可能となります。
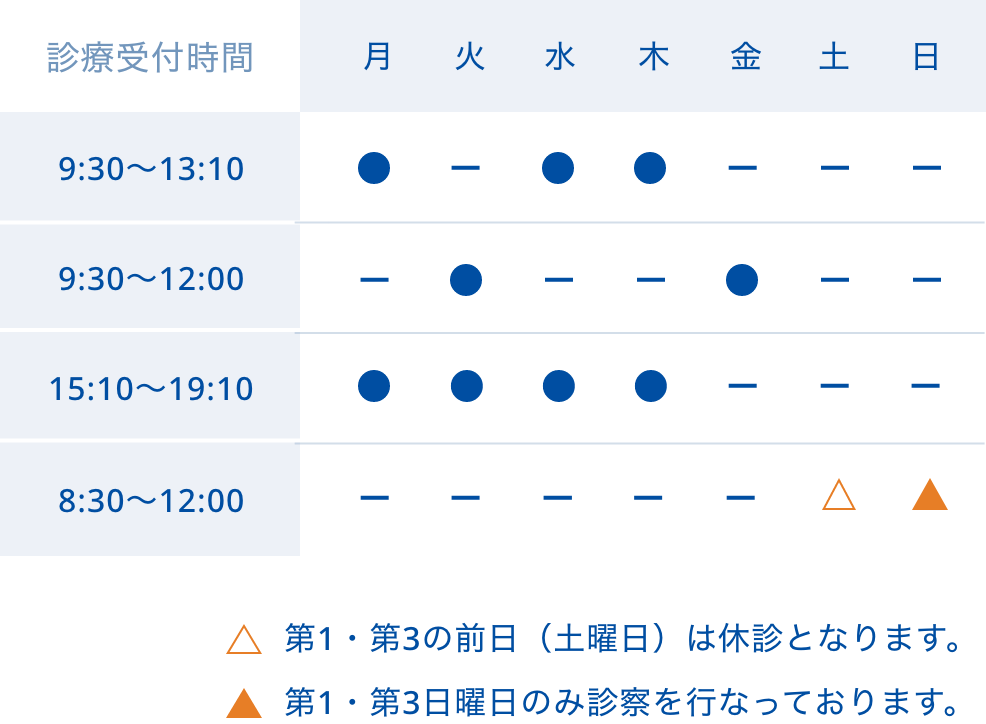
些細な症状でも北海道札幌市中央区北7条西5丁目7−6 札幌北スカイビル 4階にあるさっぽろ駅前内科・内視鏡クリニックまでお気軽にご相談ください。(電話:011-700-1110)
【胃がんの診察予約】


がんで亡くなる人をゼロにしたい
早期発見できれば完治できる可能性が高いと言われる胃がん・大腸がん。それなのにがんで亡くなる方が年々増えています。1人でも多くの方に検査を受けていただくことで、がんで亡くなってしまう方を減らせるはず。胃がんや大腸がんで亡くなる方を、本当に・・ゼロにしたいと思っているのです。大腸内視鏡検査で辛い思いをしたことがある人も、初めて検査を受けられる方も安心して当院に来ていただければと思います。まずはどうぞお気軽に、相談だけでもしてみてください。
【所属学会・資格】
● 日本外科学会認定医
● 内痔核4段階注射認定医
● 日本外科学会
● 日本臨床外科学会
● 日本消化器病学会
● 日本大腸肛門病学会
● 日本消化器内視鏡学会
● 日本消化器がん検診学会