


口から肛門まで通っている一本の管を消化管と呼び、大腸は消化管の最後、肛門の手前にある部分です。お腹の右下から始まり、小腸を囲むように上をぐるりと回って左下に行き肛門に繋がります。大腸は1.5~2mほどの長さがあり、結腸と直腸に分けられます。日本人は大腸の下の部分、S状結腸と直腸にがんができやすいようです。

大腸がんが発生するのは2通りのパターンがあると考えられています。
① 粘膜にできた腺腫(良性ポリープ)ががんに変化する
② 粘膜から直接がんが発生する
どちらも早期の段階では自覚症状がほぼありません。神経は大腸の外側だけにあるため、内側の粘膜部分にがんができても痛みを感じることがないのです。大腸がんで腹痛が起こるとなると、がんが大きくなり便の通りが悪くなったり、大腸の外側までがんが達してしまっているということなので、かなり進行している状態でしょう。

腺腫がなぜ発生して何がきっかけでがん化するのかは諸説あり、基本的は喫煙や飲酒、肥満、加工肉や赤肉の摂取など生活習慣が要因ではないかと言われています。他の臓器のがんのようにウイルス感染説(胃がん=ピロリ菌、子宮頸がん=HPV、等)もありますが、大腸がんの原因になるウイルスについては2023年現在においても特定には至っていません。
ただし大腸がんの多くは腺がんであり、腺腫ががんの発生に関連していることはわかっているので、がんになる前に発見して切除できれば、大腸がんになる確率を減らせると考えます。

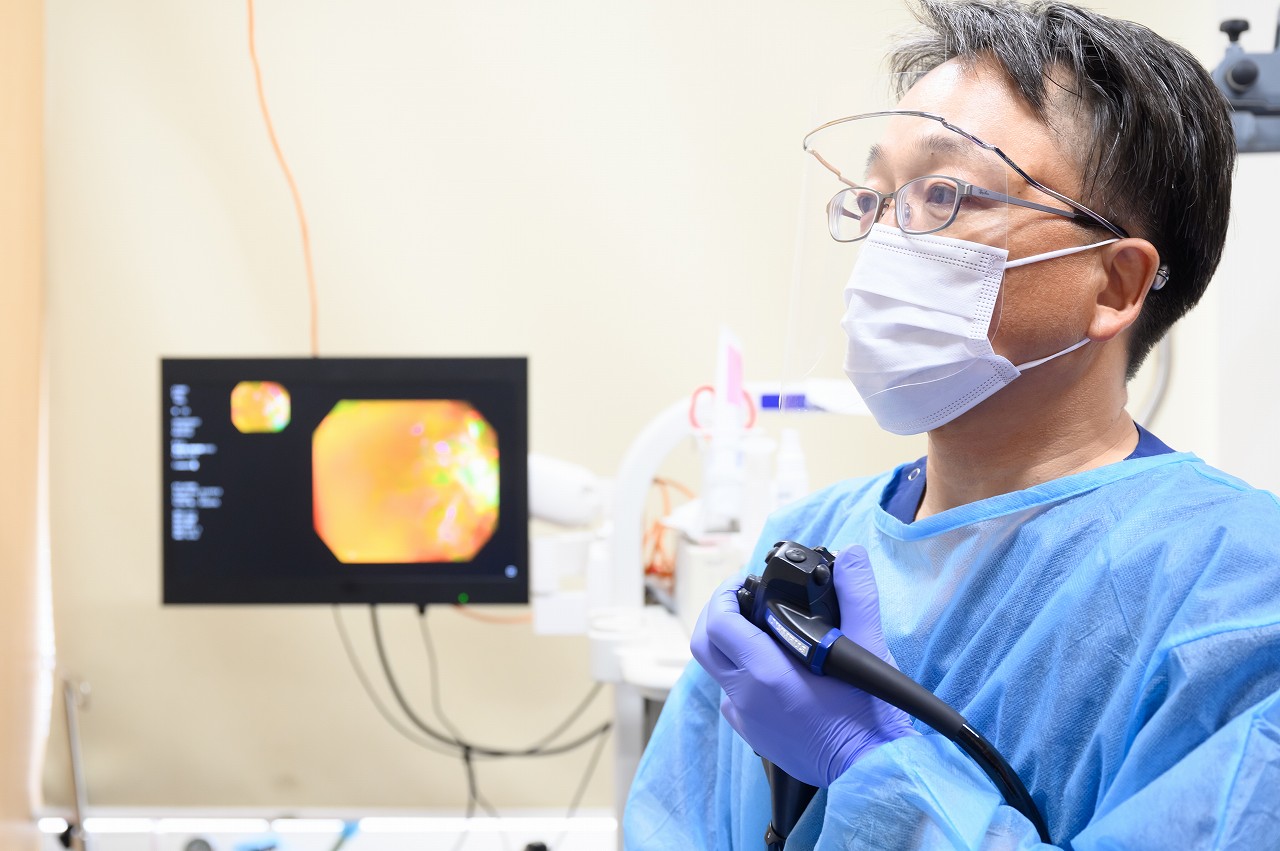
大腸がんの有無を検査する方法としては、大腸内視鏡検査が最も一般的です。内視鏡カメラを肛門から入れて直接腸内を観察するので、小さいポリープ(腺腫)や早期がんを高確率で見つけることができます。その場で切除できるタイプのものであれば検査と一緒に切除してしまうことも可能です。
過去の手術により腸が狭くなっていたり、カメラを入れることにどうしても抵抗がある方は大腸CT検査という選択肢もあります。ただし5mm以下のポリープ等は発見しにくく、色や硬さの観察もできません。CT検査で異常が認められた場合は組織検査のために内視鏡検査をし直す必要があるので「最初から大腸内視鏡検査を受けていれば一回で済んだのに」となる可能性もあります。

検査のために何度も仕事の休みを取るのは大変ですし、費用もかかるので最初から大腸内視鏡検査を選択することをお勧めします。
大腸がんの進行度は次の3つで判断します。
1) 腸管の表面の粘膜に発生したがんが、腸壁のどの層まで浸潤しているか(深達度)
2) リンパ節への転移があるか
3) 他の臓器への転移があるか
これら進行度によってがんのステージが決まります。ステージは0~4までの5段階に分けられ、それぞれの5年相対生存率(がんと診断された人のうち5年後に生存している人の割合)のデータもあります。根治治療をして5年の間に再発、転移がなければほぼ治癒したと言ってよいでしょう。

ステージ0はがんが粘膜内に留まっている状態、ステージ1はがんが固有筋層(筋肉の層)で留まっている状態です。どちらも自覚症状はほぼなく、健康診断の便潜血検査にひっかかったり、定期的な人間ドックなどで精密検査をした際に発見されることが多いでしょう。
深達度が浅ければ内視鏡で切除可能、ステージ1で深達度が深いと外科的手術になりますが、この段階で切除ができれば治癒の可能性も高く5年相対生存率はステージ0で97.6%、ステージ1で94.5%です。
大腸がんはできればこの段階で発見したいものです。
ステージ2はがんが固有筋層を越えて周りに浸潤している状態。ステージ3はがんの深達度に関係なく、リンパ節に転移している状態です。治療としてはがんとその周囲の腸管を切除し、転移の可能性があるリンパ節も切除します。
治療前の段階でステージ2と診断された場合でも、切除後のリンパ節を病理検査した際にがんが見つかることもあり、その場合はステージ2→ステージ3となります。ステージ3(一部のステージ2)のがんは、再発を防止するために切除後に抗がん剤治療を行い完治を目指します。ステージ2の5年相対生存率は88.4%、ステージ3の5年相対生存率は77.3%です。

がんが大腸だけでなく腹膜や肝臓、肺など多臓器に転移している、またはがんが大腸の外側に出て腹腔内に散らばる腹膜播種が見られる状態です。慢性出血による貧血や腸が狭くなることによる便秘・腸閉塞、お腹の張りなど自覚症状も起こるので、生活に支障が出るこの段階でやっと初診に訪れる方もいます。また多臓器に転移したがんが先に見つかり検査した結果、がんの発生場所が大腸であることが発覚するケースもあります。それほど大腸がんというのは自覚症状が少ないものなのです。
ステージ4まで進行してしまうと5年相対生存率は18.7%とかなり低くなってしまいます。他のがんと異なる点は、ステージ4でも切除が可能な場合は手術を行う場合もあるということ。しかし切除した場合も50%以上は再発する傾向にあります。生存率も再発率もあくまで統計のため個人差はありますが、ここまで進行してしまうと治癒は難しく、抗がん剤や放射線療法でなんとか余命を数カ月・数年延ばそうという治療方針になってしまいます。

がんはリンパ液や血流に乗って転移するため、大腸の血液が次に流れる肝臓は転移先として多く見られます。その次に多いのが肺転移です。さらに進行すると骨や脳などに遠隔転移することもあります。
いずれも病理検査で大腸がんが発生元だとわかるため、どこに転移したとしても大腸がんとして治療を行います。末期がんというのはがんが悪化して治療するすべがなく、余命3カ月~6カ月の状態とされていますが、大腸がんのステージ4は一概に末期がんであるとも言えません。個人の年齢・体力、進行度合いや選択する治療法、その他様々な要因により異なります。
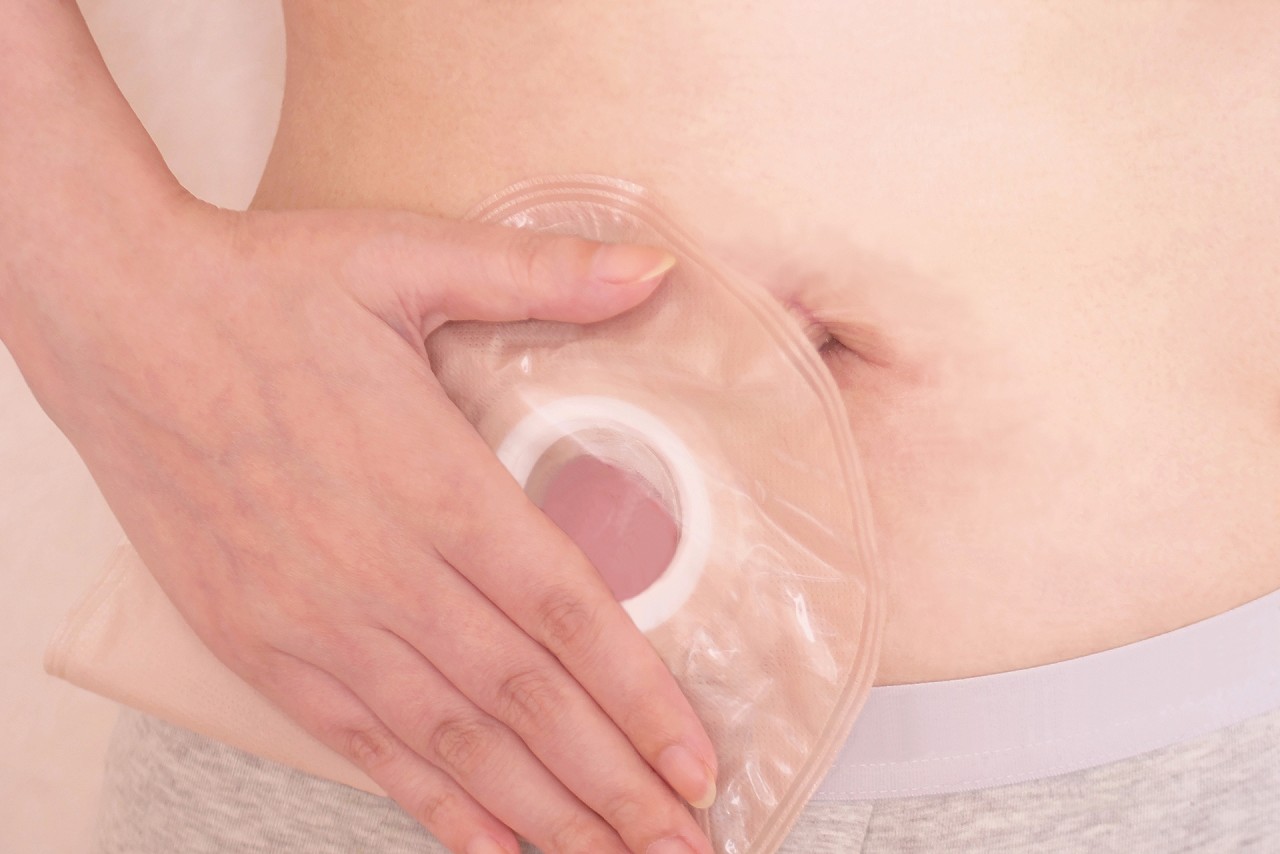
大腸がんの中でも、大腸の下部にある直腸がんを切除することになった場合、患者さんの多くが気にされるのは「人工肛門になるのか否か」です。やはり今までの生活をなるべく変えたくないという人が多いですから、できればストーマは避けたいと思われるのでしょう。
がんを切除した繋ぎ目が肛門から近い場合は一時的にストーマを作り接合部に便が通らないようにして、傷が塞がったら再び腸と肛門と繋ぐ手術をするケースも増えているので、永久的に人工肛門となる人は全体の2割程度と言われています。

しかし大腸がんの手術で最も大切なのは命に関わるがんを切除することです。肛門に近い部分にがんができて、肛門温存を第一優先にしてしまうとがんが取り切れずに残ってしまう場合があります。最近では肛門近くのがんであっても肛門括約筋の一部を切除して腸と肛門を繋ぎ、肛門から排便できるようにする手術も一般的になってきましたが、便を固める役割の大腸と肛門を開閉する筋肉の両方を切除することで機能障害を起こし、軟便を頻繁に漏らしてしまうという新たな悩みが生じることも珍しくありません。
ストーマは便意がなくてもパウチに排泄物が溜まったら随時トイレで出せばよいのでそういう面ではコントロールがしやすいのです。
さらに、ストーマの形もその後の生活のしやすさを左右します。高さ1cm未満の出っ張りの少ないストーマを作った場合、見た目は小さく格好良く感じるかもしれませんが、排泄物が周りの皮膚に接触することによる皮膚トラブルが起こりやすくなります。より快適なストーマ生活に移行するためには、ノウハウが蓄積された専門施設での手術を検討しましょう。

内視鏡でがんを切除した場合は1週間程度で元の生活を送れるようになります。外科的手術をした場合は1~3カ月ほどで通常の生活に戻ることを目標に、ウォーキングやストレッチなど軽い運動で少しずつ体力をつけていきます(無理は厳禁!)。化学療法を行わない場合でも定期的に経過観察が必要ですので、治療後は調子がよくても医師の指示通りに通院しましょう。
がん治療および療養と仕事の両立、治療費のことなど不安なことがあれば一人で悩まず、かかりつけ医やがん相談支援センターなどの窓口へ相談してください。

大腸がん罹患をきっかけに生活習慣を見直すことで、がんの再発や他の病気の罹患率を下げることができるでしょう。これまで喫煙していた方はこれを機にタバコを止めて、飲酒はほどほどに。睡眠をしっかり取り適度な運動習慣を身に付けると理想的。いわゆる「規則正しい健康的な生活」を目指すようにするのがポイントです。

術後すぐは辛いものなど刺激物や食物繊維が多い野菜などは避けたほうが良いですが、基本的に食事の制限はありません。腹八分目の量をゆっくりよく噛んでいただきます。外食が多い方はどうしても肉食に偏りがちになりますから、魚や野菜もバランスよくとれる食事を心がけましょう。なお、大腸の一部を切除しても栄養を吸収しなくなるということはありません。カロリーを摂りすぎれば今まで通り肥満になりますので注意しましょう。

大腸の手術をすると排便の調子が以前と変わることがあります。排便をうまくコントロールできるようになるまでは、通勤ルートにあるトイレの場所を確認しておいたり、おむつパットの併用なども検討するともしものときも安心です。
抗がん剤治療を行う場合、副作用の症状が出る方も多いです。日常生活が送れないほどの辛さはまず医師に相談し、症状を緩和する内服薬等を処方してもらうようにしましょう。退院して自宅に戻ったとしても治療は継続しているわけですから、すぐに元通りの生活に戻そうと焦って無理をしないことです。

がんの有無に関わらず余命は誰にもわかりません。大腸がんで余命6カ月と言われた次の日に脳梗塞で倒れて亡くなる可能性だってあります。がん患者の中には「がんの余命宣告で人生の終いを現実的に考えられて、周りの家族も含め準備ができるというのは亡くなり方として悪くない」とおっしゃる方もいます。
もちろんそれは色々と悩まれた結果、辿り着いたその人なりの結論かもしれません。
もっと初期のうちにがんを切除していれば以前とまったく変わらない生活をより長く継続できた可能性はあります。今まで大腸がん検査を受けたことがない人は、自分の腸内の様子を知っておくためにも大腸内視鏡検査を受けてみてはいかがでしょうか。
まずはお気軽にご相談ください。
▼▼▼▼



さっぽろ駅前内科・内視鏡クリニック院長。内視鏡による胃や大腸の検査・治療を得意とし、これまで携わってきた長年の診療経験から、大腸がんが原因で亡くなる方を減らしたいと常日頃から技術の向上と情報発信に努めている。